Omia käsityksiään ja tuntemuksiaan eri asioiden laidasta olisi hyvä aina aika ajoittain pysähtyä tutkiskelemaan systemaattisesti ja kriittisesti. Pinttyneet uskomuksemme voivat johtaa meitä harhaan.
Joillakin vatsavaivoista kärsivillä saattaa olla voimakkaita käsityksiä tiettyjen ruokien aiheuttamista oireista. Nämä osuvat usein oikeaankin, mutta on myös muistettava jatkuvasti vaaniva riski väärän puun haukkumisesta. Etenkin julkisuuskoneen rummuttaessa jotakin ruokaa joko ”hoitavana” tai ”vaarallisena” niin riski siitä, että kyse onkin placebo- eli lumevaikutukssta tai nocebo-vaikutuksesta, kasvaa.
Lumevaikutus on hieman karrikoituna sitä, että toivo/usko jonkin asian parantavaan vaikutukseen todella lievittää oireita/parantaa, vaikka mitään todellista parantavaa vaikutusta ei tarjota. Esimerkiksi ärtyvän suolta koskevissa tutkimuksissa lumeena voi olla vaikkapa oliiviöljypilleri, kun tutkitaan piparminttuöljyn vaikutusta oireisiin. Satunnaistamismetodin vuoksi tutkittava ei tiedä kumppaa pilleriä hän sai ”hoidoksi”, mutta monet tutkivat luonnollisesti toivovat saavansa oletettua vaikuttavaa ainetta eli tässä esimerkissä piparminttuöljyäpilleriä. Tämä toive/usko yhdessä ylipäätään huomion,eli intervention kohteeksi joutumisen, kanssa tuottaa lumevaikutuksen. Käytännössä tämä näkyy usein niin, että oire vähenee tutkimuksen aikana lähtötilanteeseen nähden enemmän kuin olisi syytä olettaa ilman toimenpiteitä (”watchful waiting”).
Nocebo-vaikutus on puolestaan placebon vastinpari. Nocebo-vaikutus on hieman karrikoituna sitä, että uskoo jonkin asian oireita pahentavaan vaikutukseen, vaikka mitään todellista pahentavaa vaikutusta ei ole olemassa. Esimerkiksi ärtyvää suolta koskevissa tutkimuksissa voidaan nocebo-vaikutusta tutkia siten, että kerrotaan potilaille jonkin ruuan sisältävän vaikkapa paljon oireita usein provosoivia FODMAP:ja vaikka tarjottavassa ruuassa ei niitä olisikaan. Näin vatsaoireet voivat provosoitua pelkästä väärästä luulosta, vaikka altisteena ollut ruoka oli vaikkapa riisiä (lähes FODMAP-eista vapaa). Nocebo-vaikutus voidaan siis provosoida uskottelemalla jotain pahaa annettavasta hoidosta, tai käyttämällä jotain ainetta, jolla on erityisen huono yleinen maine.
Pain -tiedelehdessä julkaistiin vuonna 2003 sokkoutettu tutkimus ärtyvän suolen oireyhtymästä kärsivillä (Vase et al. 2003). Ärtyvästä suolesta kärsivät ovat muita herkempiä aistimaan suolellaan kipua ja muita suolistotuntemuksia. Tutkittavien peräsuoleen vietiin ilmalla täytettävä pallo. Palloa täytettiin niin paljon, että se aiheutti kivun tunteen.
Suolistokipua, jonka pallo aiheutti, hoidettiin yhtäaikaisesti ilmatäytön kanssa paikallisesti peräsuoleen annetulla 1) puudutusaineella eli lidokaiinigeelillä tai 2) lumeella tai 3) nocebolla. Placebon ja nocebon asemaa ajoi molemmissa tapauksissa tavanomainen neutraali liukastegeeli, jota laitettiin peräaukon kautta suoleen.
Lisäksi tehtiin testi, jossa ei annettu mitään ainetta peräsuoleen, eli pelkän täytetyn pallon aikaansaama kipuaistimus mitattiin.
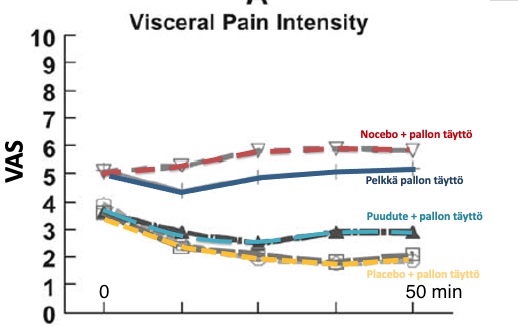
Tutkittaville sanottiin pallon täytön yhteydessä ”The agent you have just been given is known to significantly reduce pain in some patients”, ja tämän jälkeen he saivat joko placeboa tai oikea puudutetta.
Kun tutkittavat eivät tienneet mitä ainetta saivat suoleen, lumepuudutetta vai oikeaa oikeaa puudutetta, niin tulokset olivat varsin puhuttelevat: placebo-geeli ja oikea puudute-geeli vähensivät molemmat yhtä paljon kivun tuntemusta, noin 50 % (VAS tasolta 5 tasolle noin 2-3), verrattaessa siihen, mikä henkilöiden kiputuntemuksen taso oli ilman mitään hoitoa, siis pelkällä pallon täytöllä. Koe kesti 50 minuuttia (kuva alla)
Tutkimusta jatkettiin, ja tehtiin vielä ”valehtelukoe”, sham-testi eli nocebo-testi. Tässä kohtaa tutkittaville sanottiin, että nyt tulee peräsuoleen pallon täytön lisäksi kipua pahentavaa ainetta, vaikka sitä ei oikeasti suoleen laitettu vaan laitettiin placeboa (liukastusgeeliä). Tällöin kivun taso nousi hieman korkeammalle (tasolle 6) kuin pelkällä pallon täytöllä.
Vase et al. tutkimus osoittaa, että pelkkä myönteinen odotusarvo, toive kivun lievityksestä vähensi kipua noin puoleen. Lisäksi usko siihen, että kipu tulee annettevalla altisteella pahenemaan, todella pahentaa kivun aistimusta, vaikka todellisuudessa olisi saanut neutraalia ainetta.
Haavaisesta paksusuolen tulehduksesta kärsiville henkilöille suositeltiin eräässä tutkimuksessa FODMAP-ruokavaliota (low FODMAP diet, LFD). Monet vatsaoireet lievenivät selvästi lähtötilanteeseen nähden, esimerkiksi kipu ja turvottelu (Melgaard et al. 2022). Hyödyssä (nettoefekti) todennäköisesti yhdistyi todellinen hyöty ja placebo-efekti.
Tämän jälkeen FODMAP-ruokavalio jatkui muutoin entisen tapaan, mutta koehenkilöille annettiin kahden viikon ajan testiaterioina FODMAP-ruokaa tai ruokaa jossa FODMAP:ja oli jonkin verran vähennetty. Tutkittavat eivät tienneet kumpaa saavat; oikea FODMAP-ruoka pahensi oireita (”FODMAP provocation” kuva alla). Myös ruokavalio, jossa oli 5 g vähemmän FODMAP:ja päivässä aiheutti samankaltaisen oirehdinnan (”Placebo provocation”)*.
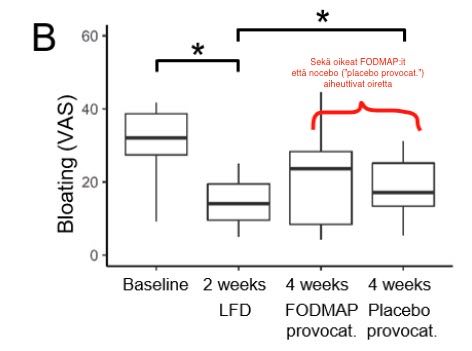
Kaikenlaiset hoitotoimet saattavat siis auttaa oirehdinnan vähentymisessä, vaikka ne olisivat kontrolloiduissa tutkimuksissa tehottomiakin. Malgaardin tutkimuksessa oli lisäksi niin sanottu tarkkailulista-kontrolli (Watchful waiting). Tähän ryhmään aluksi satunnaistetut olivat vain seurannan kohteena, mutta heille ei annettu mitään hoitotoimenpidettä. Tällä ryhmällä oirehdinta oli suurinta; luultavasti sen vuoksi, että heille ei tehty mitään –heillä ei ollut mitään erityistä syytä uskoa/toivoa parempaa tulevaisuutta oireidensa suhteen, koska hoitona oli ”kattellaan”.
Niin sanotusta gluteeniherkkyydestä kärsiviä on tutkittu ja lukuisissa kokeissa havaittu, että gluteenipillerit eivät aiheuta enemmän oireita kuin lumepillerit (riisijauho tms.), Lionetti et al. 2017.
”The present meta-analysis shows that the prevalence of NCGS [gluteenisensitiivisyys] after gluten re-challenge in patients with a suspected diagnosis of NCGS is low, and the percentage of relapse after either a gluten or a placebo challenge is similar. ”
Nämä ja useat muut tutkimukset osoittavat, että vatsavaivoista kärsivät saattavat yhdistää oireensa joskus aivan syyttömiin ruokiin. Käytännössä placebon ja nocebon lisäksi oikeiden ”syyllisten” löytämistä lisäksi vaikeuttaa se, että monet oireet tulevat viiveellä, jopa 24 tunnin viiveellä, ja ehkäpä vasta useiden altistuskertojen kumuloituessa.
Lisäksi jokin muu epäedullinen elämäntapa, esimerkiksi pitkät istumatyöjaksot ilman kaasun päästelyn mahdollisuutta, tai huono unijakso, voivat pahentaa oireita, mutta niitä ei välttämättä tule aktiivisesti mietittyä vatsaoireiden aiheuttajana.
On hyvä todeta, että vatsavaivoista kärsivät eivät ole mitenkään omanlaisensa ryhmä placebo- ja nocebo-vaikutusten suhteen. Oireita ihmisiltä kysyttäessä voidaan tällaiset vaikutukset havaita tutkimuksissa melkeinpä kaikissa sairauksissa. Esimerkiksi migreenissä ja kivun hoidossa on kuvattu yhtä suuria placebovaikutuksia kuin vatsavaivoissa (Enck et al. 2020).
Kannattaa olla siis valppaana, että ei liian helposti hauku väärää puuta oireidensa osalta –etenkin jos joku ”rajoitus” on muotia. Usein ruuan ja oireiden yhteyden selvittelyssä on hyötyä oirepäiväkirjasta, johon oireiden laatu ja määrä, sekä ruuan laatu ja määrä myös kirjataan. Edelleen kannattaa aika ajoin testata, oirehtiiko edelleen samasta ruuasta kuin aiemmin. Ihmiskeholla on ihmeellinen taipumus parantua. Vatsa voi ruvetakin sietämään ruokaa, joka on aiemmin aiheuttanut oiretta. Ei kannata automaattisesti lukita itseään johonkin ruokarajoitukseen vuosikausiksi.
*) Tässä Melgaardin tutkimuksessa voidaan kyseenalaistaa, oliko annettu ”placebo-provokaatio” riittävän hyvä, siinä oli kuitenkin 25 grammaa FODMAP:ja päivässä eli vain 5 grammaa vähemmän kuin annetuissa FODMAP-ruuissa (30 g/pv).
Lähteet
Vase L, Robinson ME, Verne GN, Price DD. The contributions of suggestion, desire, and expectation to placebo effects in irritable bowel syndrome patients. An empirical investigation. Pain. 2003 Sep;105(1-2):17-25
Melgaard D, Sørensen J, Riis J, Ovesen TS, Leutscher P, Sørensen S, Knudsen JK, Bundgaard-Nielsen C, Ejstrup J, Jensen AM, Borre M, Krarup AL. Efficacy of FODMAP Elimination and Subsequent Blinded Placebo-Controlled Provocations in a Randomised Controlled Study in Patients with Ulcerative Colitis in Remission and Symptoms of Irritable Bowel Syndrome: A Feasibility Study. Nutrients. 2022 Mar 18;14(6):1296.
Lionetti E, Pulvirenti A, Vallorani M, Catassi G, Verma AK, Gatti S, Catassi C. Re-challenge Studies in Non-celiac Gluten Sensitivity: A Systematic Review and Meta-Analysis. Front Physiol. 2017 Sep 5;8:621.
Enck P, Klosterhalfen S. Placebo Responses and Placebo Effects in Functional Gastrointestinal Disorders. Front Psychiatry. 2020 Aug 25;11:797. doi: 10.3389/fpsyt.2020.00797. PMID: 33192627; PMCID: PMC7477083.